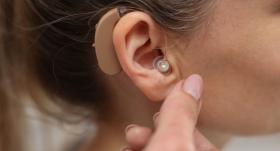
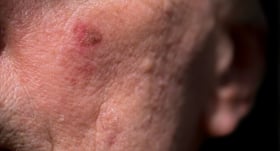
Sirdī infekcija — sepse. No kurienes?

Publikācijas saturs vai tās jebkāda apjoma daļa ir aizsargāts autortiesību objekts Autortiesību likuma izpratnē, un tā izmantošana bez izdevēja atļaujas ir aizliegta. Vairāk lasi šeit